Marc van Aalten
Interoperabiliteit expert bij Interoplab en 10 jaar ervaring in de zorg en ICT wereld.
Stel je een wereld voor waarin ziekenhuizen, huisartsen en andere zorgverleners moeiteloos informatie uitwisselen, ongeacht hun locatie of het systeem dat ze gebruiken. Een wereld waarin het patiëntendossier meereist met de patiënt, zonder gedoe of vertraging. Klinkt als een utopie, toch? Maar wat als er een oplossing is die deze droom werkelijkheid kan maken? OpenEHR, een internationale standaard voor het beheren en uitwisselen van elektronische gezondheidsgegevens, belooft dit waar te maken. Maar kan OpenEHR deze belofte echt inlossen? In deze blog onderzoeken we de vraag: ‘Is het gebruik van een internationale standaard als OpenEHR een oplossing om interoperabiliteit in de zorg te verbeteren?’
De doelen van IT in de zorg
Het IT-zorglandschap heeft als belangrijk doel het bevorderen van zorgcontinuïteit tussen verschillende instellingen en zorgverleners, op een veilige en interoperabele manier. Dit maakt het mogelijk om (patiënt)gegevens te verzamelen, te combineren en te analyseren, waardoor een volledig en consistent beeld van de patiënt wordt gecreëerd. In veel gevallen draagt dit bij aan betere klinische besluitvorming en veiligere behandeltrajecten.
Gegevensuitwisseling is op alle lagen van het Nictiz interoperabiliteitsmodel een uitdaging. De informatielaag is cruciaal voor betere interoperabiliteit en effectieve ondersteuning van netwerkzorg door IT. Hoe kunnen we verder gaan dan alleen gegevensuitwisseling en echte samenwerking in de zorg mogelijk maken?
De oorzaak van het probleem
Het beschikbaar maken van klinische gegevens voor de zorgverleners is in het huidige IT-landschap een enorme uitdaging, tijdrovend en kostbaar voor zorginstellingen. Dit komt doordat de gegevens zijn vastgelegd in meerdere afzonderlijke systemen, elk met een eigen datamodel.

De huidige oplossingen
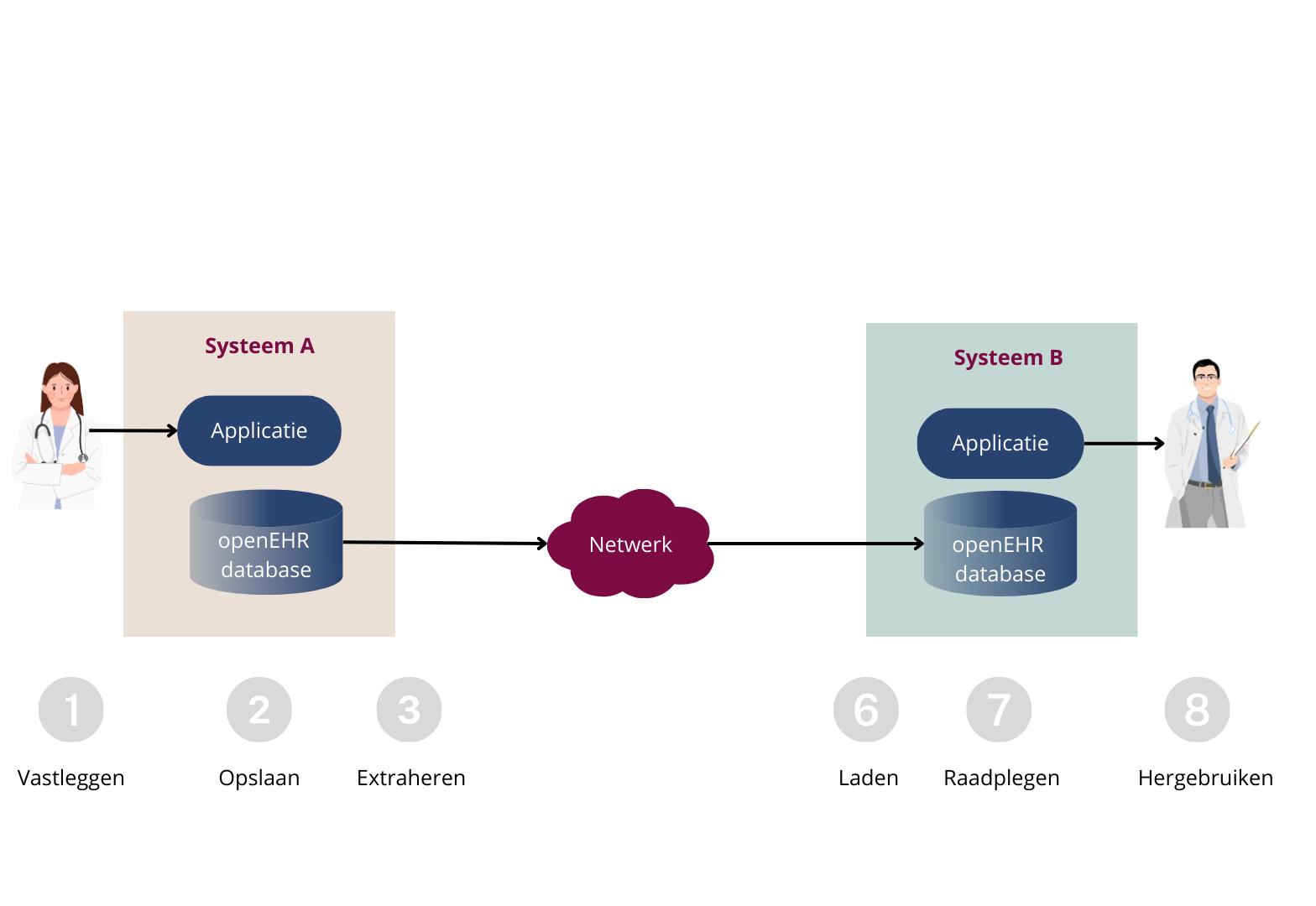
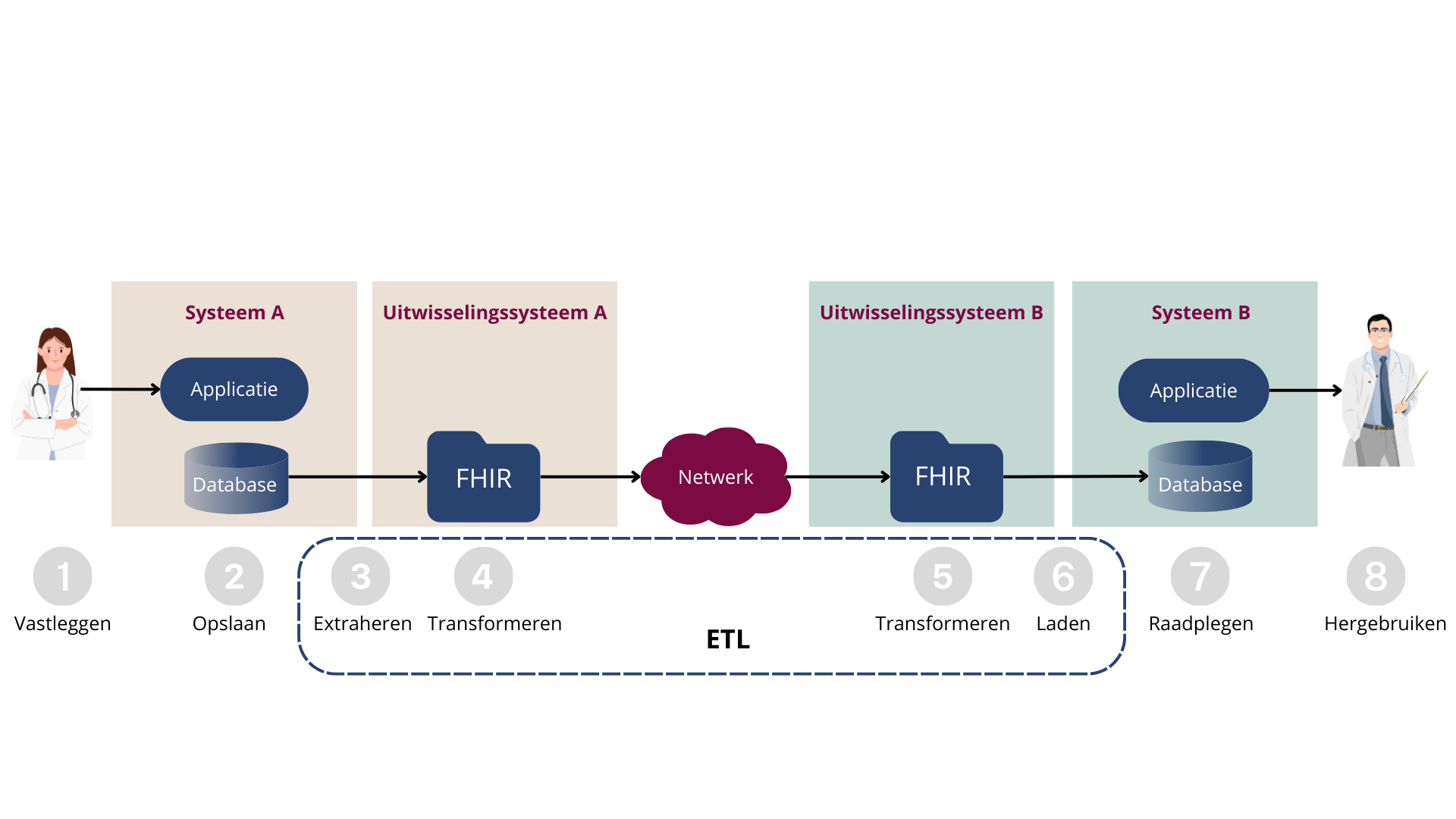
Om informatie op een logische en leesbare manier te presenteren aan een zorgverlener, zijn er uitgebreide mappings– en integratiewerkzaamheden nodig voor het ETL (Extract Transform Load) proces (zie afbeelding 1). Zelfs met een internationale uitwisselingsstandaard zoals HL7 FHIR, kan dit proces leiden tot gegevensverlies of aanzienlijke aanpassingen.
Voorbeelden van uitdagingen
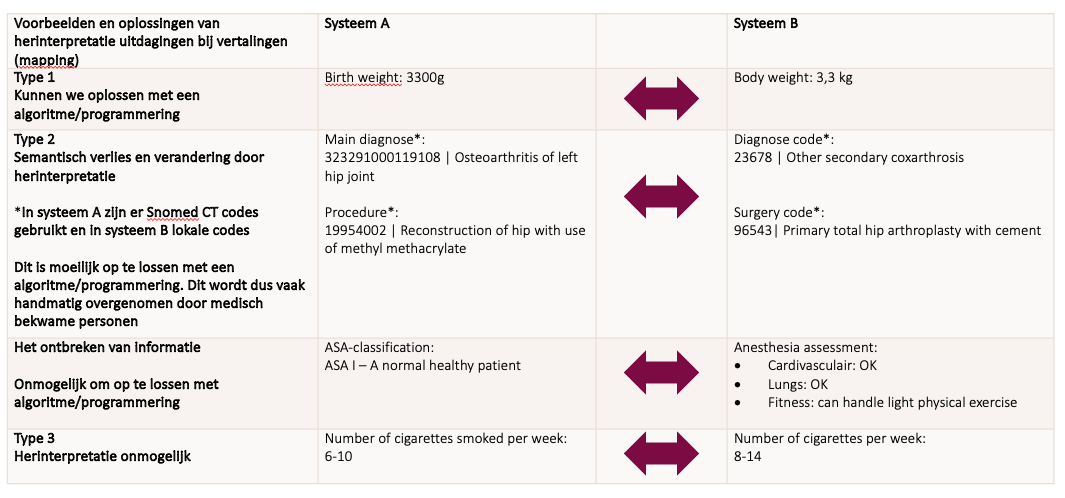
Het standaardiseren van gegevens via meerdere vertalingen (mappings) naar een format zoals HL7 FHIR is een veelgebruikte strategie, maar het brengt risico’s met zich mee. Het herinterpreteren van gegevens kan leiden tot verlies van of onnauwkeurige (patiënt)gegevens. Het proces van meerdere vertalingen is bovendien complex en tijdrovend. Het onderhouden van deze mappings vereist voortdurend updates en validaties om te garanderen dat ze correct blijven functioneren. In tabel 1 vindt u enkele voorbeelden van deze aanpak en de bijbehorende uitdagingen.
De oorzaak aanpakken vs symptoombestrijding
Gegevensverlies en de noodzaak van uitgebreide mappings (zoals beschreven in tabel 1) ontstaan door de variatie in datamodellen tussen verschillende systemen. De oplossing? Wij geloven in gegevens gestructureerd en gestandaardiseerd opslaan in de bronsystemen met openEHR, zie afbeelding 2. Dit voorkomt gegevensverlies en versterkt de interoperabiliteit binnen jouw zorginstelling, regio of landelijk initiatief. Blijf ons volgen voor de volgende post, waarin we uitleggen hoe openEHR dit precies doet.